L'Atlas historique du Québec












La ville et l’hôpital
Sous la direction de Claude Bellavance et Marc St-Hilaire
Tous droits réservés. Centre interuniversitaire d’études québécoises (CIEQ)
Dépôt légal (Québec et Canada), 4e trimestre 2014.
ISBN 978-2-921926-42-3 (PDF) - ISBN 978-2-921926-43-0 (HTML)
La poussée d’urbanisation de la deuxième moitié du XIXe siècle au Québec s’accompagne d’une prise de conscience de la triste situation sanitaire des villes. Le taux de mortalité particulièrement élevé, surtout chez les jeunes enfants, et l’insalubrité du milieu urbain sont vivement dénoncés. Des médecins et d’autres acteurs sociaux parmi les groupes les plus aisés en viennent à promouvoir l’adoption, par les municipalités et les gouvernements, de diverses interventions de nature préventive. Suivra la mise en place graduelle, à partir des dernières décennies du XIXe siècle, et de manière plus intense par la suite de tout un ensemble de mesures d’hygiène publique: assainissement des approvisionnements en eau, contrôle de la qualité du lait et des viandes, évacuation des déchets hors du périmètre habité, éducation sanitaire, cliniques antituberculeuses, maternelles et de puériculture notamment2Sur la mise en place de l’hygiène publique au Québec, consulter François Guérard, «La formation des grands appareils sanitaires, 1800-1945», dans Normand Séguin, dir., Atlas historique du Québec. L'institution médicale, Québec, Presses de l'Université Laval, 1998: 75-115..
Ce mouvement s’amorce dans les principales villes avant d’atteindre les agglomérations de moindre importance, Il n’est pas sans susciter des résistances, parfois vives. Il se heurte ainsi, dans de nombreuses localités, à une certaine inertie des dirigeants municipaux. Dans un premier temps, ces derniers ne sont pas toujours convaincus des bienfaits à attendre de l’hygiène publique. Peu enclins à y consacrer des dépenses substantielles, ils seront également soucieux de préserver leur autonomie devant des mesures dictées par l’autorité centrale du gouvernement du Québec. À partir des années 1920, celui-ci prendra directement en charge l’organisation des services en établissant progressivement un réseau d’unités sanitaires de comtés ou de villes. Si Montréal conserve son propre service de santé municipal, l’établissement des unités sanitaires assure ailleurs la disponibilité des services et l’uniformisation des mesures et des programmes mis en place. Peu à peu, l’hygiène publique prend pied dans les villes et, par ses exigences, contribue à modifier le paysage urbain de même que la vie citadine.
Alors même que la ville s’adapte aux rigueurs de l’hygiène publique et que la mortalité décroît, une autre transformation sanitaire marquante a lieu. L’hôpital est redéfini, tant dans ses fonctions que dans son organisation interne. De surcroît, le réseau3Le terme réseau est ici utilisé pour désigner l’ensemble des hôpitaux de la province. Il ne faut cependant pas comprendre par là que les hôpitaux du Québec forment à l’époque un réseau unique avec ses pôles dominants et secondaires et ses interconnexions. hospitalier se déploie rapidement dans un réseau urbain qui s’étend et se densifie. La progression de l’urbanisation a fait surgir çà et là de nouvelles villes. Les établissements hospitaliers, situés d’abord dans quelques centres seulement, emboîtent le pas. L’hôpital, faut-il le souligner, est une institution éminemment urbaine. Son activité, avec ses patients provenant aussi bien de l’extérieur que de la localité, participe à la fonction de services de l’agglomération et contribue à dessiner son aire d’échanges. Pour beaucoup, aller à l’hôpital, c’est aussi aller en ville.

Ce caractère urbain de l’institution hospitalière a été peu souligné dans l’historiographie. Longtemps, l’histoire de l’hôpital a été confinée à l’univers interne des établissements, le plus souvent en ne tenant pas compte des contextes socioéconomiques. Depuis quelques décennies, elle s’est ouverte à la société environnante en considérant l’hôpital comme le microcosme d’un monde plus large, un microcosme modelé par les rapports sociaux ambiants4Voir à ce propos les travaux de Charles E. Rosenberg, notamment The Care of Strangers: the Rise of America's Hospital System. New York, Basic Books, 1987; Morris J. Vogel, The Invention of the Modern Hospital: Boston, 1870-1930. Chicago, University of Chicago Press, 1980.. Dans cette perspective, les transformations de l’hôpital sont étroitement dépendantes de celles de la société. Suivant une ligne de pensée proche, nous estimons que la topographie du réseau hospitalier et sa configuration générale peuvent être considérées comme une autre transcription des rapports sociaux et économiques, mais dans l’espace cette fois, à l’échelle du réseau urbain. C’est dans cette optique que nous retracerons l’évolution du réseau hospitalier québécois jusqu’à la Révolution tranquille.
La formation du réseau hospitalier sera d’abord présentée du début de la colonie jusqu’en 1961. Suivra une analyse de la distribution des hôpitaux sur le territoire du Québec en 1939 et en 1961. Il s’agit de faire ressortir comment les particularités et les clivages sociaux, économiques et culturels des milieux urbains se sont longtemps exprimés spatialement dans une répartition différenciée, et inégale, des différents types d’hôpitaux; comment, aussi, après la Seconde Guerre mondiale, une volonté est apparue d’assurer à toutes les populations du Québec la disponibilité de services hospitaliers proches, amenant l’État à favoriser une meilleure distribution sur le territoire, ce qui se traduit par l’érection d’hôpitaux dans les villes de toutes tailles.
L’hôpital, d’abord l’exclusivité de quelques centres
Avant le XIXe siècle, il y a des hôpitaux seulement dans les villes de Montréal et de Québec, ainsi qu’à Trois-Rivières, un petit bourg qui est aussi un centre régional5Sur l’hôpital de l’époque coloniale, voir François Rousseau. La croix et le scalpel. Histoire des Augustines et de l'Hôtel-Dieu de Québec, tome 1: 1639-1892. Québec, Septentrion, 1989; Renald Lessard, «Les soins de santé au Canada aux XVIIe et XVIIIe siècles», dans Normand Séguin, dir., Atlas historique du Québec. L'institution médicale. Québec, Presses de l'Université Laval, 1998: 3-35.. Ce sont là les sièges des trois grands districts administratifs, dotés chacun d’un hôpital de taille modeste établi dans le courant du XVIIe siècle. Ces hôpitaux ont plus d’une utilité. Ansi, dans la colonie souvent en guerre, les villes, avec leur garnison et leurs ouvrages défensifs, jouent un rôle militaire auquel leurs hôpitaux participent. Il est vrai que les soldats, pour beaucoup venus d’Europe et obligatoirement célibataires tant qu’ils sont dans l’armée, ne peuvent être soignés par des membres de leur famille, comme c’est le cas pour la vaste majorité de la population. Cela aide à comprendre pourquoi le roi finance en partie les quelques établissements dirigés par des congrégations religieuses. Pour le reste, la plupart des patients sont démunis, sans ressources, ce qui ne distingue en rien l’hôpital colonial de celui de la métropole. Dès l’abord, les hôpitaux créés en terre d’Amérique se définissent surtout comme des institutions à caractère caritatif.
Durant la première moitié du XIXe siècle, le réseau hospitalier ne s’étend pas encore à l’extérieur des trois centres urbains ou de leurs environs. Une série de transformations des milieux urbains montréalais et québécois génère toutefois une première diversification des types d’hôpitaux. À Québec, tête de pont avec l’Europe et déversoir des grandes vagues d’immigration débutées dans les années 1810, on ouvre des hôpitaux pour les immigrants et les marins. Les seuls noms d’Hôpital des Émigrés ou d’Hôpital de la Marine sont à cet égard révélateurs. L’armée a maintenant son propre hôpital. Un établissement de quarantaine est aussi installé en 1832, année où sévit une terrible épidémie de choléra, et ce à la Grosse Île en aval de Québec, donc à l’écart de la ville6Divers ouvrages ont traité de l’hôpital de la Grosse Île. Voir notamment André Sévigny. La Grosse Île: quarantaine et immigration à Québec (1832-1937). Sainte-Foy, Québec, Les Cahiers des Dix, no 47, 1992.. Il constitue toutefois un filtre sanitaire pour les immigrants qui débarquent au port de Québec, son antichambre en quelque sorte.


Les premiers hôpitaux destinés aux maternités hors normes sont également ouverts, sous la pression à la fois d’une recherche de lieux d’enseignement clinique pour la médecine et de besoins sociaux en progression dans des villes qui croissent rapidement. Quant à l’Asile de Beauport destiné aux aliénés, fondé en 1845 et qui deviendra l’Hôpital Saint-Michel-Archange, il est situé en banlieue de Québec et ses patients proviennent dans un premier temps surtout du milieu urbain.
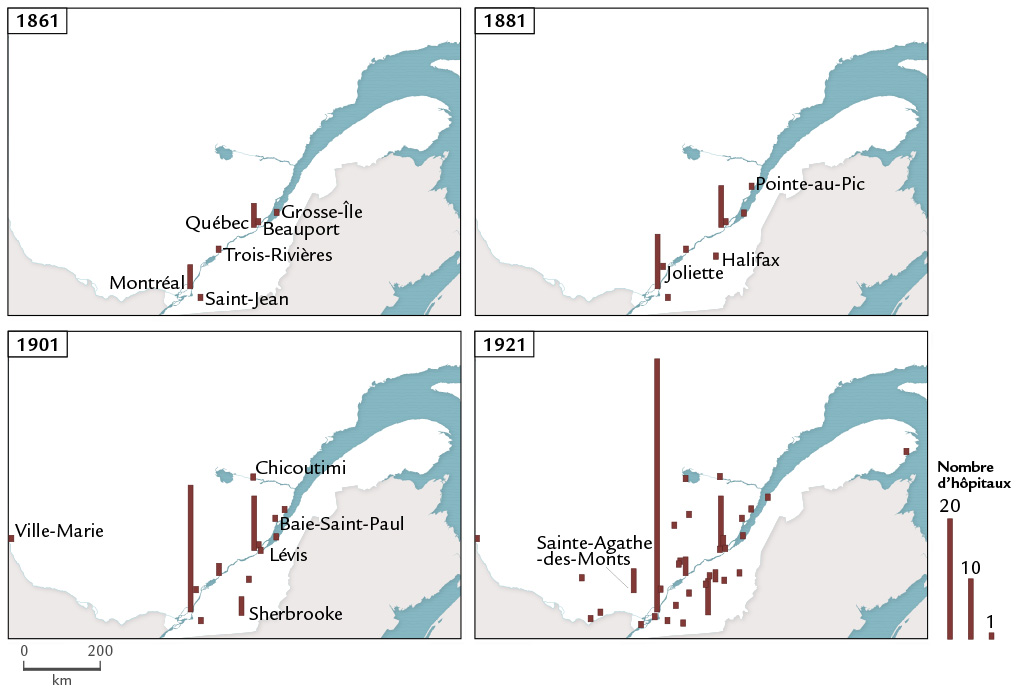
La carte des hôpitaux de 1861 fait bien ressortir que l’hôpital demeure l’exclusivité des grands centres, à peine menacée encore en 1881. Cette faible diffusion sur le territoire s’explique à la fois par l’étalement encore peu élaboré du réseau urbain et par le rôle des hôpitaux. À une époque où les soins de santé se donnent à domicile, les hôpitaux reçoivent principalement ceux et celles qui n’ont pas de résidence fixe ou surtout qui n’ont pas autour d’eux de personnes aptes à les prendre en charge ou désireuses de le faire; en plus d’individus que la vie a laissés seuls et sans ressources, c’est le cas des marins loin de leur foyer, des immigrants à peine débarqués, de femmes réfugiées dans les maternités publiques. Ces personnes démunies de soutien familial ou d’aide de voisinage, ou mises à l’écart pour des actes que réprouve la morale de l’époque, se trouvent vraisemblablement surtout en milieu urbain, là où circule un important volet de population flottante. Les hôpitaux n’en desservent pas moins des territoires qui vont bien au-delà de la ville et, jouant un rôle de centres de services sociaux, en font un pôle d’attraction ou de rétention pour des personnes marginales, exclues des communautés locales ou non encore intégrées à celles-ci.
Le développement de l’hôpital stimulé par l’urbanisation, la médicalisation et la marchandisation des soins (1880-1945)
Autour des années 1880 s’amorce la grande transformation par laquelle l’hôpital, sous l’influence grandissante d’une médecine qui en fait graduellement son lieu privilégié d’exercice, deviendra un centre curatif destiné à l’ensemble de la population7Cette transformation de l’hôpital a fait l’objet de nombreuses études. Voir, pour le Canada, David Gagan et Rosemary Gagan. For Patients of moderate means. A Social History of the Voluntary Public General Hospital in Canada, 1850-1950. Montréal, McGill-Queen's University Press, 2002.. Corollaire de ce mouvement, la vente de services aux nouvelles clientèles s’ajoute à l’aide caritative traditionnelle. Au Québec, ces mutations prennent forme dans un contexte d’expansion et de densification soutenues du réseau urbain, alors que de petites villes poussent çà et là et qu’une proportion de plus en plus grande de la population est citadine. Le processus d’urbanisation s’accompagne d’une forte croissance, d’une diffusion territoriale et d’une diversification nouvelle du réseau hospitalier. Les cartes de 1881, 1901, 1911 et 1921 Voir figure 3 illustrent l’extension de son emprise territoriale. Conjuguées, médicalisation, marchandisation des soins et urbanisation procurent un formidable essor à l’hôpital.
illustrent l’extension de son emprise territoriale. Conjuguées, médicalisation, marchandisation des soins et urbanisation procurent un formidable essor à l’hôpital.
Une nouvelle logique de développement s’impose
Les nouveaux hôpitaux conservent de l’hôpital traditionnel les fonctions d’aide aux démunis. Mais, dès leur construction, ils s’en distinguent à plus d’un titre. Ainsi, depuis les années 1880, on y aménage des chambres privées ou semi-privées destinées à des patients désireux d’être soignés à l’hôpital et disposés à payer. Changement anodin? Certes pas: une tout autre logique de développement se met en place, où le financement de l’hôpital public repose en bonne partie sur les revenus des services privés, où les médecins s’imposent de plus en plus puisqu’ils sont pourvoyeurs de ces patients, où ces derniers s’attendent à des égards auxquels ne peuvent prétendre les bénéficiaires de l’aide caritative et où, enfin, deux hôpitaux cohabitent dans le même bâtiment: celui, nouveau, des patients qui paient et celui des pauvres soignés dans les salles communes. Longtemps, l’hôpital public, c’est-à-dire ouvert à tous incluant ceux qui ne sont pas en mesure de payer leur séjour, présentera ainsi un double visage.

Il y a aussi de nouveaux petits hôpitaux privés à but lucratif dont la clientèle paie les soins reçus. Ils forment une deuxième filière hospitalière. Celle-ci témoigne de l’établissement d’un marché de services privés qui échappent à la logique caritative dont se réclament les hôpitaux publics. Les hôpitaux privés à but lucratif se trouvent d’abord dans les principaux centres, là sans doute où émerge une demande pour ces établissements. Ils y recrutent une clientèle rémunératrice courtisée également par les hôpitaux publics, et dans certains cas leur livrent donc concurrence8Les effets de cette concurrence ont été étudiés dans François Guérard. La santé publique dans deux villes du Québec de 1887 à 1939. Trois-Rivières et Shawinigan. Thèse de doctorat (histoire), Université du Québec à Montréal, 1993.. D’autres toutefois sont établis dans de petits centres urbains encore dépourvus d’hôpital public. Peut-être offrent-ils alors des services locaux que le réseau public tarde ou peine à fournir, alors que le réseau urbain se densifie rapidement.
En somme, un nouveau point sur nos cartes ne signifie plus seulement que la haute société citadine a mis en place un outil pour solutionner certains problèmes sociaux, mais qu’elle se donne également un lieu où se faire soigner suivant les méthodes prônées par une médecine hospitalière en plein essor. Et partout où des groupes aisés et influents relativement importants se constituent, donc dans les villes, ils désireront les services d’un hôpital proche d’eux.
Une amorce de décentralisation à la fin du XIXe siècle
Dans un premier temps, les trois principaux centres semblent presque les seuls à accueillir de nouveaux hôpitaux. Sur la vingtaine d’hôpitaux que nous avons recensés en 1881, quinze logent dans l’île de Montréal, à Québec ou à Trois-Rivières. Deux établissements, à Joliette et à Saint-Jean-sur-Richelieu offrent des services hospitaliers généraux, mais à une toute petite échelle puisqu’il s’agit essentiellement de refuges ou d’hospices. À l’asile pour aliénés en banlieue de Québec et à celui qui a été établi en 1873 sur l’île de Montréal s’est ajouté un asile dans une minuscule localité, Saint-Ferdinand (Halifax-Sud). Cas particulier, un établissement charitable pour convalescents est situé plus à l’écart encore sur la rive nord du fleuve à Murray Bay (Pointe-au-Pic), dans un environnement jugé propice au rétablissement des patients. Les patients de ces deux derniers établissements leur sont envoyés de Montréal et de Québec. L’établissement de Saint-Ferdinand constitue en quelque sorte une annexe consacrée aux handicapés mentaux de sexe féminin pour les deux grands asiles situés aux abords de Montréal et de Québec, et celui de Murray Bay est tenu par une organisation charitable montréalaise. Situés loin des grands centres, ils n’en relèvent pas moins directement de ces derniers.

Du réseau hospitalier de l’année 1901, bien qu’il soit encore relativement restreint, se dégagent des traits qui seront longtemps maintenus. Montréal, surtout, et Québec conservent une supériorité hospitalière marquée. L’île de Montréal, qui bénéficie bien plus que Québec de la poussée d’urbanisation, se taille la part du lion. Un peu moins de la moitié des hôpitaux recensés, 21 sur 45, logent dans son périmètre. Québec en abrite huit. Quelques centres régionaux se sont équipés d’hôpitaux généraux: Sherbrooke, Chicoutimi et Lévis, au sud de Québec. Il s’agit là d’un premier mouvement de décentralisation, encore bien timide, des équipements hospitaliers. Ce mouvement se fait à la faveur de l’émergence de centres urbains autour desquels s’organise une zone d’échanges et dont les populations proches dépendent pour divers services, qu’ils soient d’ordre administratif ou judiciaire, religieux ou sanitaire. Il s’accentuera nettement dans les décennies suivantes, comme le montre la carte de 1921.
Une institution mise en place par les élites citadines
L’érection d’hôpitaux s’effectue suivant les initiatives d’acteurs locaux et régionaux et leur capacité d’en financer les activités. Chez les francophones catholiques, un schéma standard peut être dessiné : des notables, un curé ou l’évêque entreprennent des démarches auprès d’une congrégation religieuse. S’ensuivent des négociations au cours desquelles la congrégation s’assure que l’on mettra à sa disposition les ressources nécessaires pour l’installation et la bonne marche de l’établissement. Souvent, un terrain et un bâtiment sont fournis, où s’établiront quelques religieuses dont on attend beaucoup: soin des malades, mais aussi aide aux vieillards démunis, aux enfants abandonnés parfois, aux infirmes, voire aux cas légers de déficience mentale. Le même établissement peut donc servir à solutionner divers problèmes sociaux comme de santé et prendre en charge des cas aussi bien chroniques qu’aigus. Particulièrement en région, les établissements hospitaliers sont polyvalents, alors qu’à Montréal et à Québec ils tendent à se spécialiser notamment en se limitant essentiellement aux cas qui ne requièrent qu’une courte hospitalisation: entre l’hôpital et l’hospice ou le refuge, la distinction est, souvent, déjà plus nette9Un excellent exemple de la polyvalence de plusieurs hôpitaux de l’époque peut être trouvé dans Normand Perron. Un siècle de vie hospitalière au Québec. Les Augustines et l'Hôtel-Dieu de Chicoutimi, 1884-1984. Québec, Presses de l'Université du Québec, 1984. L’étude suivante illustre le cas d’un hôpital montréalais destiné surtout aux cas aigus: Denis Goulet, François Hudon et Othmar Keel. Histoire de l'Hôpital Notre-Dame de Montréal 1880-1980. Collection «Études québécoises», Montréal, VLB éditeur, 1993.. Les populations nombreuses des principaux centres facilitent une telle spécialisation des établissements.


Les pouvoirs publics participent bien peu à la mise sur pied de nouveaux hôpitaux. Avec l’instauration du régime municipal au milieu du XIXe siècle, on avait bien confié aux municipalités la responsabilité de voir au bien-être de leur population. Cela valait pour le soin des aliénés, des malades et des infirmes démunis, donc pour ceux et celles dont l’état de santé et la situation sociale pouvaient nécessiter une hospitalisation. Cette responsabilité ne s’est pas traduite par la construction d’hôpitaux municipaux, exception faite des hôpitaux « civiques » ouverts en période d’épidémie et fermés aussitôt la maladie disparue, sauf à Montréal, à Québec et à Sherbrooke où ils deviennent permanents.
Quant à la contribution financière du gouvernement, elle demeure minime avant les années 1920. Aussi la distribution spatiale des hôpitaux en 1921 n’est-elle en rien influencée par l’État: ce dernier ne s’est pas encore donné le rôle d’assurer aux citoyens de toutes les régions des services hospitaliers adéquats. Il revient surtout à des religieux et des religieuses chez les francophones, et à des groupements philanthropiques chez les anglophones, de mettre sur pied, là où ils le jugent souhaitable, un hôpital public. Dans ces conditions, les principaux centres, surtout ceux dont l’aire d’échanges s’appuie sur un bassin de population assez large pour garantir un minimum de patients et de revenus et ceux où s’accumulent suffisamment de richesses et où s’activent leurs détenteurs, sont en mesure d’entretenir un hôpital, souvent à caractère régional. L’agglomération de Montréal, où se concentre la bourgeoisie anglophone, voit même surgir un double réseau d’établissements anglo-protestants et franco-catholiques, suivant le principal clivage linguistique et religieux. Sur une échelle plus modeste, ce phénomène se répète là où habitent des populations relativement importantes d’anglophones, à Québec et à Sherbrooke en particulier, dès le XIXe siècle Voir figure 9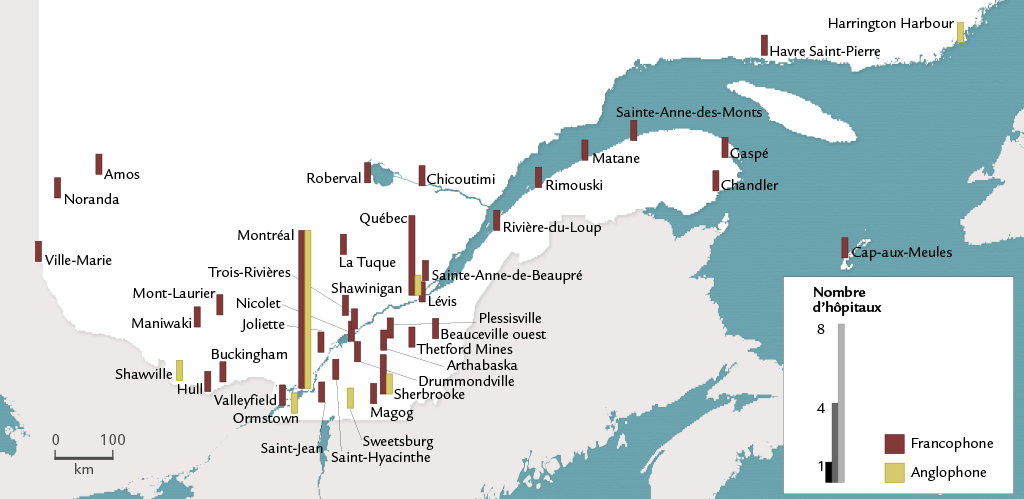 .
.

Une poussée de croissance et un temps d’arrêt, 1920-1945
Cette nouvelle médecine hospitalière ne fait pas qu’attirer les groupes plus aisés. Elle coûte cher aussi: achat d’équipements spécialisés, besoins en personnel qualifié, réaménagement de l’espace interne des hôpitaux... Des revenus bien supérieurs à ceux que réunissait l’hôpital-havre pour démunis sont maintenant nécessaires, aussi bien pour la construction que pour les activités courantes. Et comme les habituelles sources de revenus peinent à financer ce nouvel hôpital, on se tourne vers l’aide financière de l’État pour assurer le développement des hôpitaux publics.
La Loi de l’assistance publique de Québec adoptée au début des années 1920 va faciliter une croissance plus rapide du dispositif hospitalier en contribuant financièrement à la fois aux activités des hôpitaux en place et à la construction de nouveaux établissements10De très nombreux ouvrages ont traité de la Loi de l’assistance publique de Québec. Ses effets sur l’évolution du système hospitalier ont été étudiés par F. Guérard, «Les principaux intervenants dans l'évolution du système hospitalier en Mauricie, 1889-1939», Revue d'histoire de l'Amérique française, vol. 48, no 3 (hiver 1995): 375-401.. En 10 ans seulement, près de 20 nouveaux hôpitaux publics sont ouverts et de nombreux autres sont agrandis. Certes, l’initiative des projets de construction relève toujours, sauf pour certains types d’hôpitaux spécialisés, des élites citadines. Mais la participation financière de l’État provincial, en appuyant leurs visées, facilite la réalisation de tels projets dans des villes de moindre importance. Si Montréal conserve sa prédominance, plusieurs petites villes accueillent en effet leur premier hôpital public. À cela, ajoutons que les hôpitaux à but lucratif gagnent du terrain : nous estimons que le Québec en compte plus de quarante en 1931, concentrés à Montréal, mais présents aussi dans au moins quelques autres villes, telles Québec, Trois-Rivières et Sherbrooke.
La Crise des années 1930 marque un temps d’arrêt pour la croissance du réseau hospitalier, un temps d’arrêt qui se prolonge durant la guerre. Deux logiques bien distinctes s’expriment ici. Dans le premier cas, le ralentissement du processus d’urbanisation et la situation économique sont peu propices à de nouvelles constructions alors que les notables urbains ont déjà à composer avec les effets de la Crise. Il en va de même du gouvernement provincial qui, voyant ses dépenses d’aide sociale croître trop fortement, cherche à réduire sa contribution financière à la construction de nouveaux établissements. Les villes étant durement frappées par le chômage, les demandes d’aide pour l’hospitalisation sous le régime de l’Assistance publique se multiplient. La baisse simultanée de la demande pour des soins payants n’aide en rien à financer des projets de construction.
Durant la Seconde Guerre mondiale, le contrôle des matériaux de construction par le gouvernement fédéral en vue de soutenir l’effort de guerre interdit d’envisager l’érection de grands hôpitaux publics. Les hôpitaux éprouvent de plus des difficultés à garder une partie de leur personnel, tenté par les salaires supérieurs de l’industrie de guerre. Aussi, à l’exception d’hôpitaux fédéraux destinés aux militaires ou aux vétérans, il y a bien peu de renouvellement des infrastructures. Par contre, il semble que les hôpitaux à but lucratif, qui ne nécessitent pas de grands travaux puisqu’ils sont le plus souvent installés dans des maisons ou des immeubles locatifs, connaissent un certain essor. On peut ici supputer que la relance de l’emploi durant le conflit a accru la proportion de la population en mesure de payer pour des services hospitaliers.
L’hôpital se rapproche des patients, 1945-1961
Entre 1945 et 1961, la croissance du réseau hospitalier reprend de plus belle. Le nombre d’hôpitaux et de lits double presque. Il en va de même des jours d’hospitalisation dans les hôpitaux généraux. De surcroît, le nombre de villes dotées d’hôpitaux augmente considérablement. La croissance s’accompagne ici d’une dispersion territoriale bien plus accentuée, comme l’illustre la carte des localités où loge au moins un hôpital en 1939 et en 1961 Voir figure 10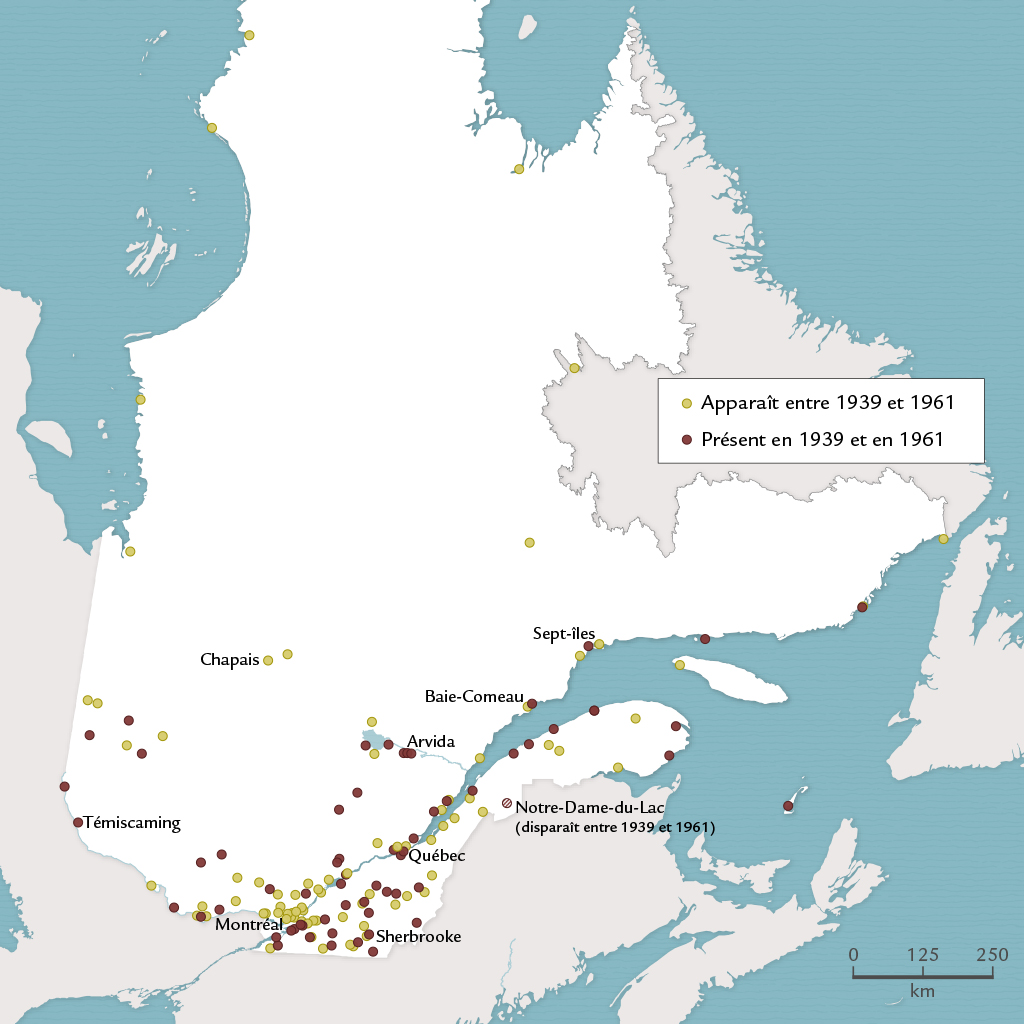 . En fait, au seuil de la Révolution tranquille, deux fois plus de localités qu’en 1939 ont un hôpital.
. En fait, au seuil de la Révolution tranquille, deux fois plus de localités qu’en 1939 ont un hôpital.

Cette croissance est soutenue par les programmes fédéraux et provinciaux de subventions à la construction. Pour les gouvernements, l’idée maîtresse est de donner accès à tous aux services, ce qui nécessite deux grandes transformations: une nouvelle distribution des infrastructures et la mise en place de mécanismes permettant à chacun de payer son hospitalisation ou de recevoir l’aide requise à cet égard. Ce sont les mesures destinées à modifier la distribution des infrastructures qui nous intéressent ici.
Après avoir échoué dans une tentative de mettre en place, conjointement avec les provinces, un programme national d’assurance maladie, le gouvernement fédéral lance plutôt un programme de financement des activités de santé publique. Le programme de subventions à la santé nationale, débuté en 194811Il est question des initiatives du gouvernement fédéral entre autres dans Yves Vaillancourt. L'évolution des politiques sociales au Québec 1940-1960. Montréal, Les Presses de l'Université de Montréal, 1988., comporte un volet destiné à la construction d’hôpitaux. Pareille politique va contribuer à redéfinir la distribution territoriale des services. Du côté du gouvernement provincial, on entend également favoriser une meilleure distribution. C’est d’ailleurs, concernant les hôpitaux, une recommandation centrale d’un rapport d’enquête sur les services de santé au début de la décennie 1950: «Le comité consultatif recommande 1. - QUE le Ministère de la Santé continue de favoriser l’ouverture d’hôpitaux, à des endroits stratégiques, de façon à ce que toutes les régions de la province soient également bien pourvues en services hospitaliers12Québec (province), Ministère de la Santé, 1948, Enquête sur les services de santé 48: tome V, page 336..»

Bien sûr, la volonté des gouvernements n’est pas seule en cause, loin s’en faut. Il revient toujours aux acteurs locaux de démarrer des projets de construction, chez les francophones de solliciter une congrégation religieuse pour qu’elle en prenne la direction et de réunir les fonds nécessaires, notamment en négociant avec les autorités publiques. Un peu partout au Québec, des notables, des médecins, des conseils de ville ou des députés s’activent pour doter leur ville d’un hôpital. Par exemple, un candidat à la mairie de Jonquière, au Saguenay, promet l’établissement d’un hôpital public, et il est élu13 Voir Transfusion. Bulletin souvenir - 25e anniversaire. 1955-1980. Chicoutimi, Centre hospitalier de Jonquière, 1986.. C’est que, de plus en plus, l’idée s’est généralisée que la présence d’hôpitaux proches auxquels tous auront accès s’avère indispensable
Une distribution modulée selon les milieux urbains: deux portraits en 1939 et en 1961
Le réseau hospitalier, donc, s’étoffe, se densifie et étend ses horizons à toutes les parties habitées du Québec. Un examen plus fin de la distribution territoriale des hôpitaux permettra de mieux saisir l’évolution de la disponibilité des services, et ce par type d’établissement. Deux moments ont été choisis pour cet examen, soit en 1939 et en 1961, donc avant et après le redéploiement qui suit la Seconde Guerre mondiale. Le portrait brossé pour 1939, au milieu du temps d’arrêt de la Crise et de la guerre, permet de constater à quel point les caractéristiques des milieux urbains ont jusqu’alors joué sur l’implantation des établissements. Celui de 1961 illustre comment la volonté de rapprocher les services de la population a bouleversé l’aménagement de l’espace hospitalier.
Des grands centres suréquipés
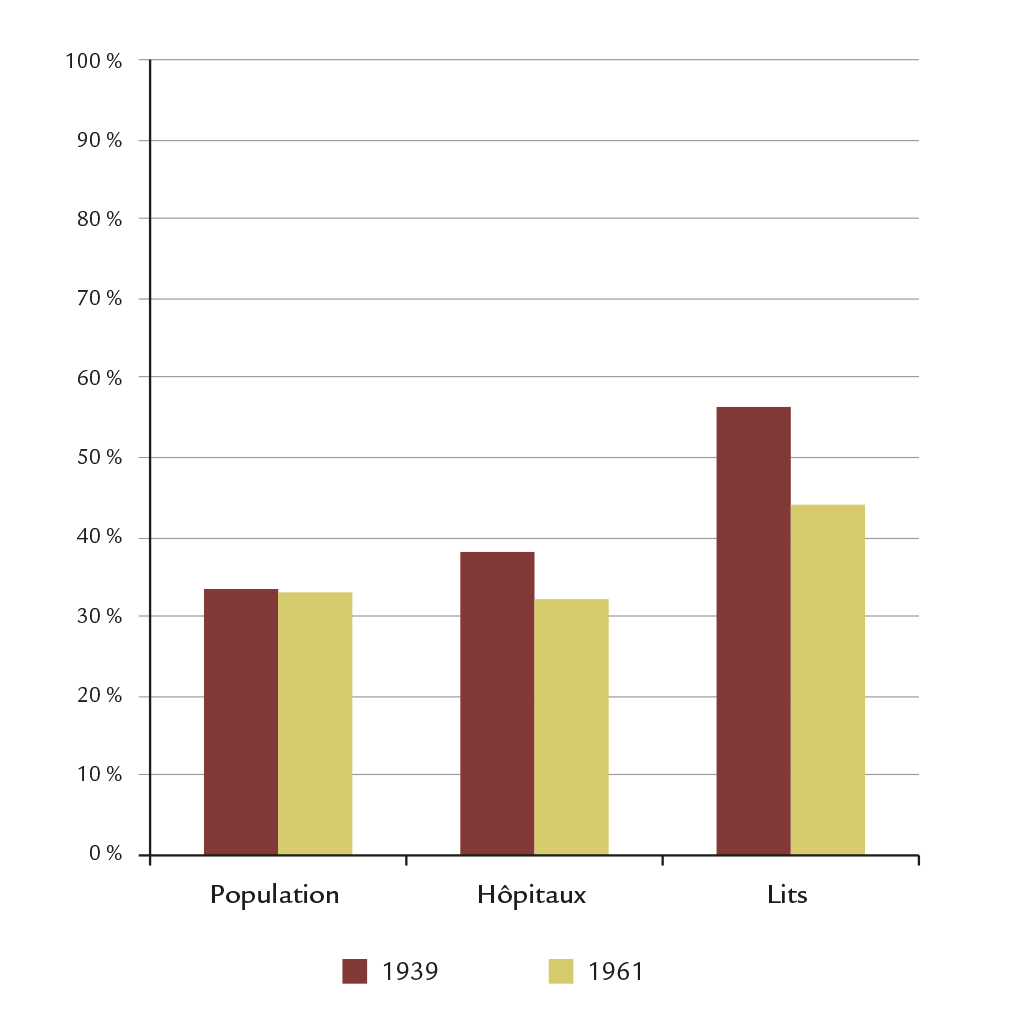
En 1939, les deux seules grandes concentrations de population, autour de Montréal et de Québec, sont surreprésentées en matière d’équipements hospitaliers. Ainsi, alors que 33 % de la population du Québec vit sur l’île de Montréal, cette dernière reçoit 56 % des lits figure 12 . Le poids hospitalier de l’île de Montréal dépasse donc nettement celui de sa population. C’est le cas également pour Québec. Les hôpitaux de ces deux agglomérations reçoivent des patients venant des régions situées dans leurs zones d’influence respectives, l’Ouest pour Montréal et l’Est pour Québec14Voir François Guérard, 1998. Il faut dire que les deux grands centres disposent de services rarement offerts ailleurs : c’est là qu’on trouve les hôpitaux universitaires, les mieux équipés, et certaines unités de soins spécialisés très rarement présentes ailleurs, comme les unités de cardiologie, de dermatologie, de neurologie ou de traitement du cancer par radiations15Source: (Canada) Dominion Bureau of Statistics, A Directory of Hospitals in Canada 1939, Ottawa, Edmond Cloutier, 1939.. En 1961, la surreprésentation de Montréal et de Québec demeure, mais elle est considérablement amoindrie. Hors de ces deux centres, en 1939, seulement neuf cités et villes ont plus d’un hôpital. Nous en avons dénombré trois fois plus en 1961, ce qui fait ressortir l’ampleur du développement hospitalier dans les villes de moindre importance.
. Le poids hospitalier de l’île de Montréal dépasse donc nettement celui de sa population. C’est le cas également pour Québec. Les hôpitaux de ces deux agglomérations reçoivent des patients venant des régions situées dans leurs zones d’influence respectives, l’Ouest pour Montréal et l’Est pour Québec14Voir François Guérard, 1998. Il faut dire que les deux grands centres disposent de services rarement offerts ailleurs : c’est là qu’on trouve les hôpitaux universitaires, les mieux équipés, et certaines unités de soins spécialisés très rarement présentes ailleurs, comme les unités de cardiologie, de dermatologie, de neurologie ou de traitement du cancer par radiations15Source: (Canada) Dominion Bureau of Statistics, A Directory of Hospitals in Canada 1939, Ottawa, Edmond Cloutier, 1939.. En 1961, la surreprésentation de Montréal et de Québec demeure, mais elle est considérablement amoindrie. Hors de ces deux centres, en 1939, seulement neuf cités et villes ont plus d’un hôpital. Nous en avons dénombré trois fois plus en 1961, ce qui fait ressortir l’ampleur du développement hospitalier dans les villes de moindre importance.
Règle générale, plus une localité compte d’habitants, plus elle est susceptible d’héberger un ou des hôpitaux. Mais il y a des exceptions à cette règle. Autour de l’île de Montréal en 1939, sévit en quelque sorte une «dépression». Certaines des localités sises dans un rayon de 75 kilomètres sont sous-équipées, Ainsi, Saint-Jérôme et Sorel, qui comptent respectivement plus de 11 000 et de 12 000 habitants en 1941, n’ont aucun hôpital. C’est le cas également d’autres cités et villes qui sont de proches voisines de villes plus importantes, comme Cap-de-la-Madeleine, collée sur Trois-Rivières. Dans les cas où une agglomération est morcelée en plus d’une municipalité, celle de la ville-centre tend à monopoliser les équipements. La population des villes proches ou de banlieue doit donc se rendre dans la ville-centre lorsqu’une hospitalisation est nécessaire. Manifestement, en 1939, l’idée bientôt dominante de la nécessité d’avoir des services à proximité n’a pas encore fait son chemin.
Le phénomène de dépression autour des principaux centres relevé en 1939 est nettement atténué en 1961. Entre ces deux années, on observe en fait une décentralisation des équipements hospitaliers, de sorte que les services deviennent plus équitablement répartis sur le territoire. Saint-Jérôme et Cap-de-la-Madeleine, par exemple, mentionnés précédemment, obtiennent leur établissement. Sur la rive nord du fleuve près de Montréal, bon nombre de localités sont désormais équipées. L’hôpital s’est rapproché des populations dispersées à l’extérieur des principales agglomérations et des villes-centres, jusque dans les villes de moindre taille dans le réseau urbain.
Les hôpitaux généraux publics, les mieux distribués sur le territoire
Le besoin d’obtenir des services locaux s’applique d’abord et avant tout aux hôpitaux généraux. Nous avons distingué trois types d’hôpitaux généraux publics.
Le premier type est celui de l’hôpital propriété d’organismes laïques et géré par des laïcs. En 1939, on ne le trouve que là où vivent des concentrations de populations anglophones, à Montréal, à Québec, dans les Cantons-de-l’Est et dans l’Outaouais. Les noms anglais des localités concernées figure 13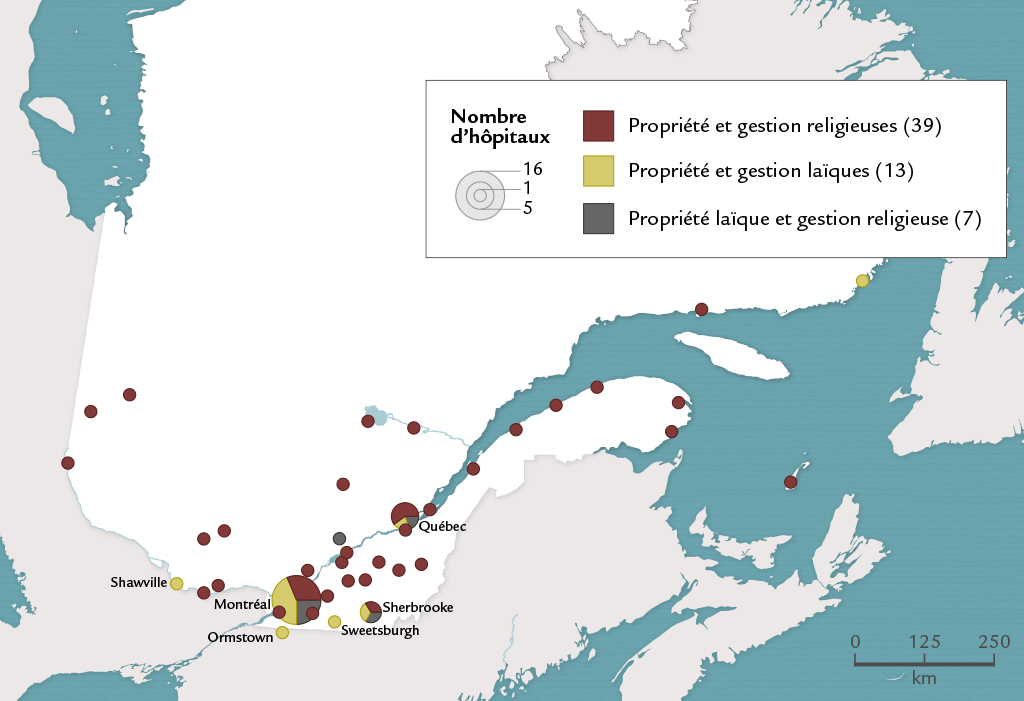 font bien sentir que le type du centre hospitalier privé sans but lucratif et tenu par des laïcs (voluntary general hospital) est celui des Anglo-Québécois. Comme il s’agit du mode d’organisation dominant au Canada anglais et, de façon plus large, en Amérique du Nord, de nombreuses études lui ont été consacrées16Voir notamment, pour le Canada, Mary Anne Farkas. Navigating a Course between Scylla and Charybdis: Quebec Voluntary Hospitals, the Market and the State, 1940 to 1960. Thèse de doctorat (histoire), Université Concordia, 1998; D. Gagan et R. Gagan. For Patients of moderate means..., 2002.. Des notables locaux, membres de la bourgeoisie d’affaires ou des professions libérales surtout, se réunissent en un organisme qui veillera aux destinées du futur hôpital, défini comme une institution à vocation charitable. Par leurs dons ou ceux de leur entreprise, par leur participation au conseil d’administration, ils affichent la sollicitude des citoyens les plus aisés pour les personnes démunies, contribuant de la sorte à légitimer leur situation sociale avantageuse.
font bien sentir que le type du centre hospitalier privé sans but lucratif et tenu par des laïcs (voluntary general hospital) est celui des Anglo-Québécois. Comme il s’agit du mode d’organisation dominant au Canada anglais et, de façon plus large, en Amérique du Nord, de nombreuses études lui ont été consacrées16Voir notamment, pour le Canada, Mary Anne Farkas. Navigating a Course between Scylla and Charybdis: Quebec Voluntary Hospitals, the Market and the State, 1940 to 1960. Thèse de doctorat (histoire), Université Concordia, 1998; D. Gagan et R. Gagan. For Patients of moderate means..., 2002.. Des notables locaux, membres de la bourgeoisie d’affaires ou des professions libérales surtout, se réunissent en un organisme qui veillera aux destinées du futur hôpital, défini comme une institution à vocation charitable. Par leurs dons ou ceux de leur entreprise, par leur participation au conseil d’administration, ils affichent la sollicitude des citoyens les plus aisés pour les personnes démunies, contribuant de la sorte à légitimer leur situation sociale avantageuse.

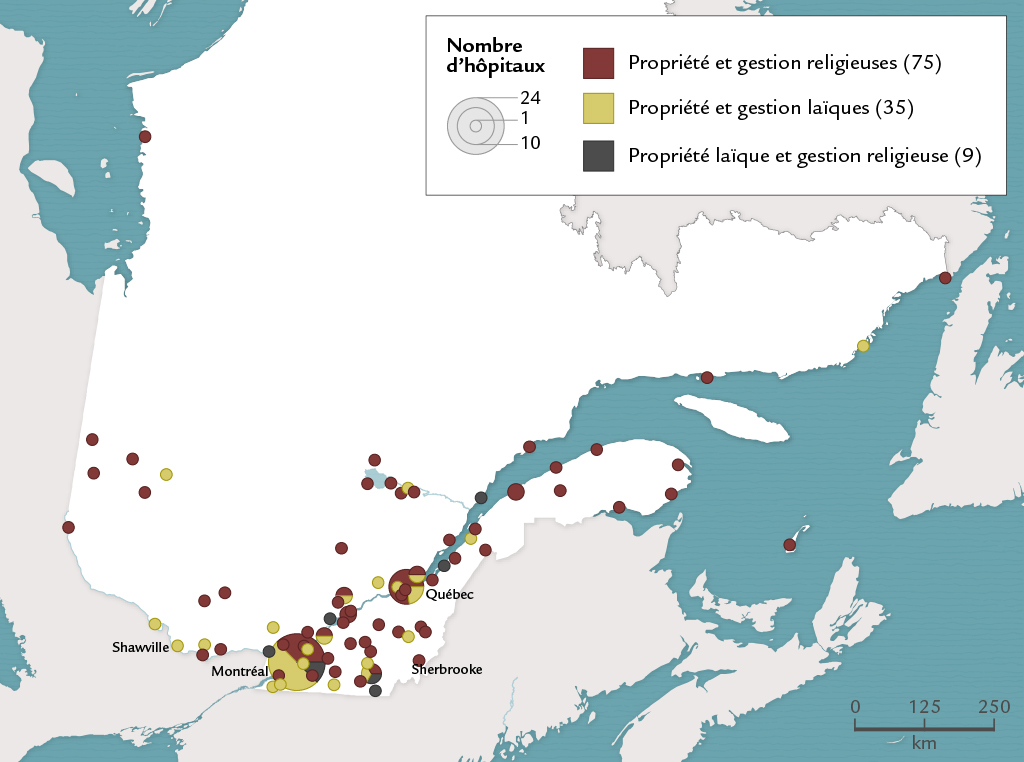
Chez les francophones, c’est plutôt l’hôpital général public propriété d’une congrégation religieuse et dirigé par celle-ci qui domine littéralement le paysage. Ce deuxième type est le mieux distribué sur le territoire québécois. C’est celui qu’on trouve généralement dans les petits centres urbains. Moins bien soutenu financièrement par la bourgeoisie que l’hôpital laïque et disposant par conséquent de revenus moins élevés, il compense en partie cet écart par le travail gratuit ou peu rémunéré des religieuses. Les postes de direction demeurent aux mains de ces dernières, mais le recours au travail salarié laïque y occupe une place grandissante.
Il existe un type hybride d’hôpitaux généraux publics qui joint propriété laïque et direction religieuse. En 1939, il est présent seulement chez les catholiques et uniquement dans les principaux centres urbains. On peut y voir une tentative d’allier les avantages des deux premiers types, c’est-à-dire une organisation qui bénéficie du travail des religieuses et qui offre l’efficacité de l’hôpital sans but lucratif tenu par des laïcs pour mobiliser l’aide des plus aisés. Mais, quel que soit le type, laïque, religieux ou hybride, les paiements des services privés constituent la portion dominante des revenus de ces hôpitaux1717. F. Guérard et Y. Rousseau, «Le marché de la maladie: soins hospitaliers et assurances au Québec, 1939-1961», Revue d'histoire de l'Amérique française, vol. 59, no 3, hiver 2006, p. 293-329..
On le voit, le principal clivage linguistique et religieux s’exprime puissamment dans l’espace hospitalier. Il tend à s’atténuer entre 1939 et 1961, la tentation chez les francophones pour le modèle laïque devenant alors une tendance figure 14 ; le type entièrement laïque est favorisé dans bien d’autres localités, chez les francophones cette fois. Il y a donc un phénomène de laïcisation du dispositif hospitalier en ce qui a trait à la propriété et à la direction des établissements, ce qui n’empêche pas l’hôpital de type religieux de maintenir une nette domination.
; le type entièrement laïque est favorisé dans bien d’autres localités, chez les francophones cette fois. Il y a donc un phénomène de laïcisation du dispositif hospitalier en ce qui a trait à la propriété et à la direction des établissements, ce qui n’empêche pas l’hôpital de type religieux de maintenir une nette domination.
Deux types d’hôpitaux généraux absents du Québec central
Deux types très particuliers d’hôpitaux généraux ne se retrouvent pas, sauf exception et contrairement aux trois premiers types mentionnés, dans le Québec central: les hôpitaux de grande entreprise et ceux qui sont consacrés aux autochtones.
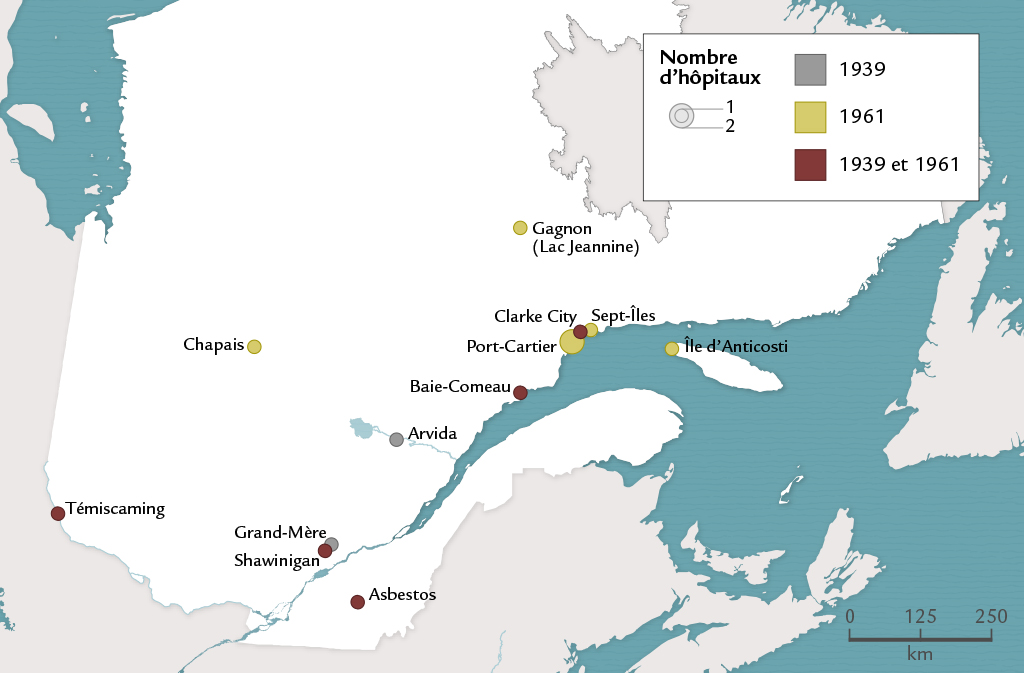
L’hôpital de compagnie est créé dans une petite ville dont l’économie est fondée sur l’extraction et l’exploitation de ressources de base (forestières, minières et hydrauliques particulièrement) et où la grande entreprise joue un rôle clé non seulement sur le plan économique, mais aussi de façon plus large pour l’organisation des services publics. Situé à bonne distance du plus proche hôpital public, il est établi par l’entreprise dont l’activité est à l’origine de la ville, peu après la création de celle-ci, et parce qu’aucun autre acteur n’y est susceptible d’ouvrir un hôpital. C’est le seul type d’hôpital, avec ceux qui sont consacrés aux Amérindiens, qui n’existe pas sur l’île de Montréal et dans l’agglomération de Québec figure 15 . Il est créé en général pour les employés de l’entreprise, mais il semble qu’il serve le plus souvent toute la communauté locale. Cela et le fait qu’il ne reçoive généralement pas de subventions de l’Assistance publique expliquent que, dans les sources, il soit présenté tour à tour comme un hôpital public ou privé. L’hôpital de compagnie porte un nom anglophone puisqu’il est établi par une grande entreprise anglo-canadienne ou américaine. Enfin, il ne compte que peu de lits, soit en moyenne 23 en 1939 et 21 en 1961.
. Il est créé en général pour les employés de l’entreprise, mais il semble qu’il serve le plus souvent toute la communauté locale. Cela et le fait qu’il ne reçoive généralement pas de subventions de l’Assistance publique expliquent que, dans les sources, il soit présenté tour à tour comme un hôpital public ou privé. L’hôpital de compagnie porte un nom anglophone puisqu’il est établi par une grande entreprise anglo-canadienne ou américaine. Enfin, il ne compte que peu de lits, soit en moyenne 23 en 1939 et 21 en 1961.

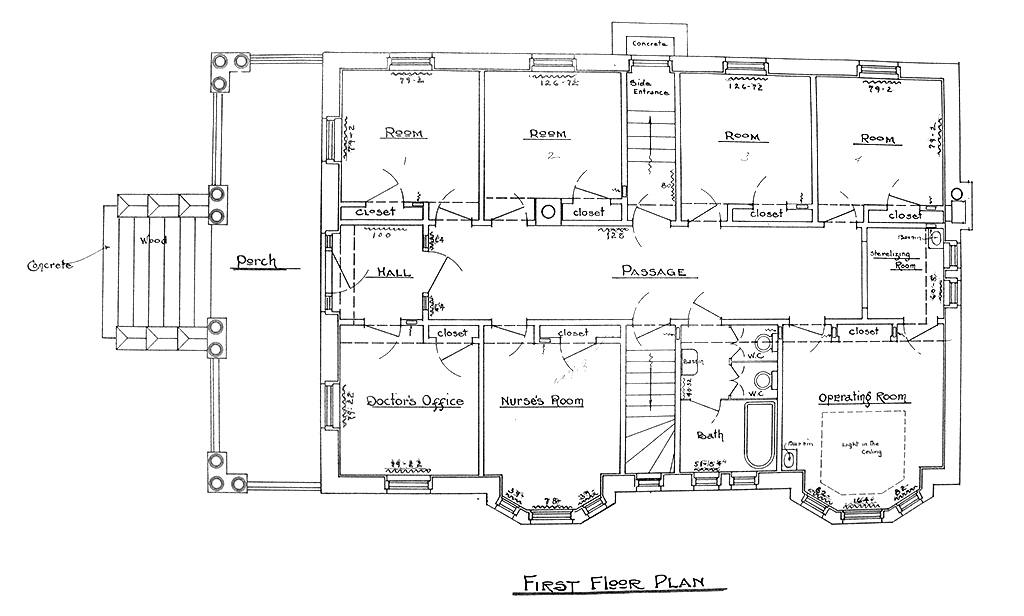
Un autre type d’établissement est plus petit encore. Quelques centres de soins (nursing posts) sont créés par le gouvernement fédéral pour les communautés autochtones du Nord québécois, bien loin de tout autre service hospitalier. Ils disposent d’à peine 5 lits en moyenne, comportent des équipements chirurgicaux et sont tenus par des infirmières. Au besoin, un médecin peut être dépêché sur place par avion, ou un patient peut être dirigé vers un hôpital éloigné. Ces minuscules établissements témoignent à leur façon de la volonté des autorités politiques de rendre certains services de base accessibles à tous
Des hôpitaux réservés aux grands centres
Aux antipodes des hôpitaux de compagnie et de ceux qui sont destinés aux Amérindiens, certains types d’hôpitaux, en 1939 comme en 1961, ne se trouvent à peu près que dans les grands centres. C’est le cas de quatre types d’hôpitaux destinés à des groupes particuliers: les maternités publiques, les hôpitaux pédiatriques, les hôpitaux militaires réservés aux soldats et aux vétérans et les hôpitaux d’isolement de courte durée utilisés pour mettre en quarantaine les personnes atteintes de certaines maladies contagieuses figure 19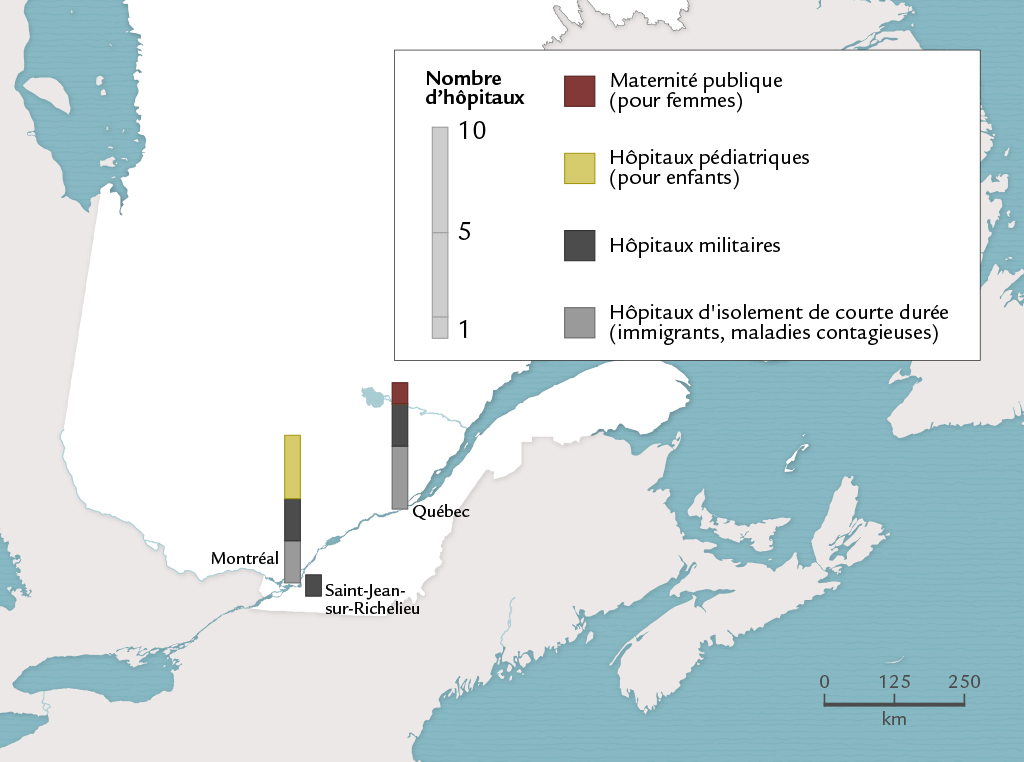 .
.
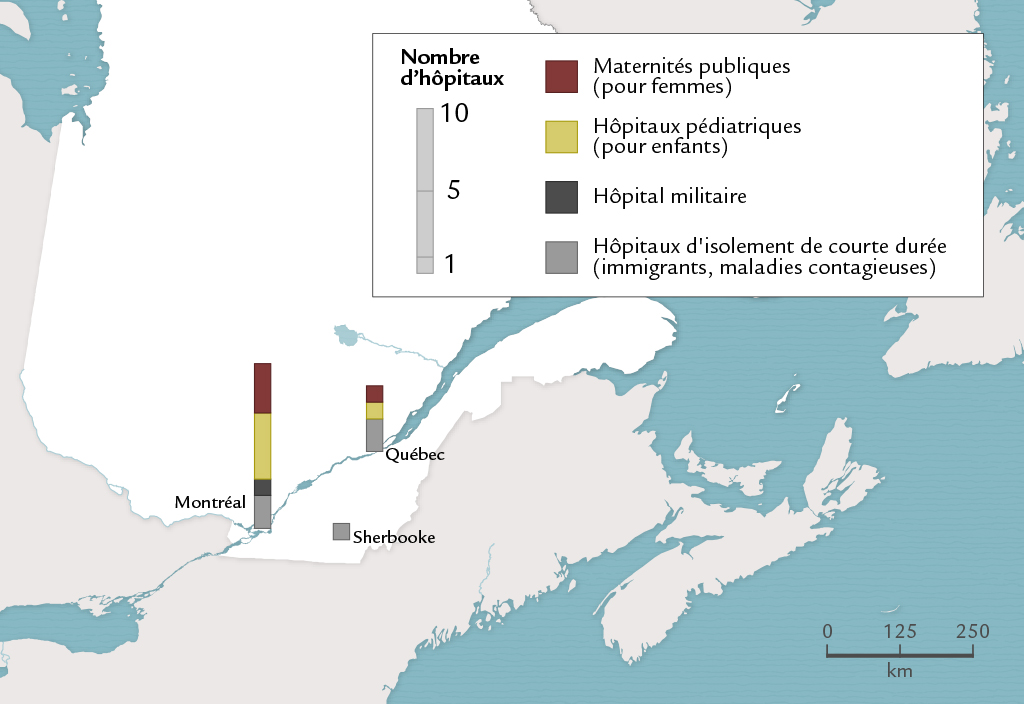

Les maternités publiques sont consacrées essentiellement aux naissances dites illégitimes. De nombreuses «filles-mères» y sont envoyées. Ces établissements relèvent de l’Église, gardienne des règles morales, aussi bien chez les anglophones que chez les francophones. Par les origines géographiques de leurs parturientes, par les réseaux qu’ils établissent en vue de placer les enfants, leur territoire d’activité dépasse souvent largement celui de leur milieu d’implantation. Il en va de même des principaux hôpitaux pédiatriques, créés chez les francophones comme chez les anglophones par des associations ou des organismes philanthropiques.
Les hôpitaux militaires appartiennent au gouvernement fédéral, de même que les hôpitaux d’isolement prévus pour les immigrants. Ces derniers sont, bien entendu, situés dans les ports maritimes ou les aéroports internationaux. Quant aux hôpitaux «civiques» permanents présents à Montréal, à Québec et à Sherbrooke en 1939, ils sont financés essentiellement par les municipalités.
Ces quatre types d’hôpitaux réservés à des types particuliers de patients échappent au mouvement de décentralisation qui marque le dispositif hospitalier entre 1939 et 1961. À ce titre, Montréal et Québec demeurent des centres hospitaliers névralgiques pour l’ensemble du territoire québécois.
Des hôpitaux rejetés aux marges des périmètres urbanisés
D’autres hôpitaux spécialisés n’obéissent pas aux mêmes facteurs de localisation et sont pour beaucoup situés à l’extérieur des principaux centres: les hôpitaux publics d’hospitalisation de longue durée. On discernera trois types sous cet intitulé: les hôpitaux pour maladies et handicaps mentaux, les hôpitaux antituberculeux et les hôpitaux pour malades chroniques.
Les hôpitaux publics pour maladies et handicaps mentaux et les hôpitaux antituberculeux, surtout, ont bien des points en commun. Cas exceptionnels, la plupart sont financés essentiellement par le gouvernement provincial qui décide par ailleurs bien souvent de leur emplacement. Si on les trouve dans différents types de localités, ils sont, sauf exception à l’écart des zones résidentielles au moment de leur établissement. Ce rejet de certains types d’hôpitaux spécialisés à l’extérieur de la ville ou à sa périphérie tranche avec le cas des hôpitaux généraux, plongés en plein cœur de la vie urbaine. Il constitue l’un des traits longtemps marquants du dispositif hospitalier, et ce depuis le XIXe siècle, lorsque les hôpitaux de quarantaine étaient souvent mal accueillis en milieu urbain en raison des craintes de contagion. N’avait-on pas établi la quarantaine des immigrants sur une petite île au beau milieu du fleuve?
Pour ce qui est des malades ou des handicapés mentaux, leur mise à l’écart de la société se traduit spatialement par l’emplacement d’hôpitaux loin des grands centres ou des zones résidentielles. Les plus à l’écart sont les hôpitaux destinés aux handicapés mentaux. C’est le cas à Baie-Saint-Paul, à Saint-Ferdinand et à Roberval, trois petites localités loin des principaux centres. Sur l’île de Montréal même, l’emplacement géographique des hôpitaux pour malades mentaux exprime puissamment ce rejet vers la périphérie: ils sont presque tous situés sur le bord de l’île, comme si une force répulsive les propulsait aux marges de l’espace urbain. À l’image de leurs patients, qui suscitent chez plusieurs la honte ou la peur et qui sont mis en retrait de la société, les hôpitaux pour troubles mentaux sont expulsés du périmètre urbanisé.
Autre caractéristique des hôpitaux publics pour malades et handicapés mentaux, ils n’ont aucune vocation régionale : les patients à hospitaliser arrivent de partout au Québec à destination de Saint-Jean-de-Dieu sur l’île de Montréal (pour l’ouest du Québec) et de Saint-Michel-Archange aux abords de Québec (pour l’est du Québec), où ils sont examinés puis gardés sur place ou envoyés vers un autre établissement. Montréal et Québec constituent ainsi les plaques tournantes du système hospitalier pour les malades et les handicapés mentaux. Bien souvent, de là, les patients sont envoyés loin de leur région d’origine. La trajectoire d’un patient de l’Hôpital Sainte-Élisabeth de Roberval est à cet égard révélatrice:
Les sanatoriums antituberculeux sont, eux aussi, souvent établis à l’écart des zones résidentielles. Mais ils se distinguent nettement des établissements pour malades mentaux par leur bassin de recrutement de patients. C’est en effet une tout autre logique territoriale qui préside à la constitution du réseau de sanatoriums antituberculeux publics. Chaque région, disait-on, devait établir son sanatorium, soit dans le centre régional, soit dans une ville de moindre importance. En plus de Trois-Rivières en Mauricie, Gaspé en Gaspésie, Roberval au Lac-Saint-Jean, Macamic en Abitibi-Témiscamingue, d’autres localités accueillent leur sanatorium destiné principalement à la population de la région.

Les hôpitaux à but lucratif concentrés à l’intérieur et autour de Montréal
On dispose de peu d’informations sur les hôpitaux à but lucratif. On sait tout de même qu’ils sont petits (une moyenne de 22 lits en 1939, et de 35 lits en 1961) et qu’ils tirent leurs revenus des paiements effectués par les patients. Il y en a dans plusieurs régions en 1939, mais ils sont concentrés en 1961 à Montréal et dans les villes proches. Certains propriétaires sont des médecins d’excellente réputation, des notables dans leur ville. En 1961, beaucoup de femmes aussi sont propriétaires ou du moins tenancières, un phénomène qui intrigue.
Ces établissements représentent-ils un lieu d’exercice qu’affectionnent les médecins désireux de s’affranchir de la direction religieuse chez les francophones et de celle des groupes philanthropiques du côté anglophone? Y trouve-t-on des services différents de ceux qui sont offerts dans les hôpitaux publics, et notamment des pratiques médicales que réprouve l’Église? Qui les fréquente? Bien des questions restent à résoudre concernant cette filière hospitalière.
En 1939, les différents types d’hôpitaux se distribuent spatialement de façon bien différenciée et inégale. Les hôpitaux de compagnie suivent les avancées territoriales de grandes entreprises avides de matières premières qu’elles trouvent le plus souvent dans les régions excentrées. À l’inverse, les hôpitaux publics réservés aux femmes, aux enfants et aux cas de quarantaine n’existent à peu près que dans les grands centres ou leurs environs. Du côté des hôpitaux généraux publics, les mieux distribués sur le territoire, les appartenances linguistiques et religieuses s’expriment spatialement dans des modes de propriété et de gestion différenciés. Contrairement aux hôpitaux généraux situés en plein cœur de l’activité des communautés locales, les hôpitaux pour malades mentaux ou pour tuberculeux sont le plus souvent relégués à l’écart des zones résidentielles, comme les personnes qu’ils hébergent le sont de la société. Quant aux établissements destinés aux handicaps mentaux, ils sont parachutés par le gouvernement provincial dans des localités de faible taille, bien loin des grands centres d’où seront envoyés leurs patients.
Chaque type d’hôpital a ainsi sa propre signature spatiale et s’inscrit de façon distincte dans le réseau ou le tissu urbain. Il en ressort une image particulièrement diversifiée du dispositif hospitalier. D’un point de vue d’ensemble, ce dernier colle à la trame urbaine générale et en suit le déploiement dans l’espace québécois. Mais ventilé par type d’hôpital, en tenant compte des types de propriétaires notamment, il donne à voir une répartition dans l’espace modulée suivant les traits particuliers des localités d’implantation. Dans certains cas (les hôpitaux de compagnies en particulier), ce sont des traits d’ordre socioéconomique qui prévalent. Pour d’autres, les traits culturels des populations locales exercent leur influence.
Dans un premier temps surtout, la situation dans le réseau urbain joue également un rôle important: les villes-centres et leurs voisines, par exemple, n’ont pas les mêmes équipements. Montréal et Québec concentrent les services plus qu’elles ne concentrent les populations, un phénomène qui s’atténue entre 1939 et 1961. La forte croissance du réseau hospitalier s’accompagne alors d’une décentralisation des services publics généraux qui se rapprochent des populations. Ce rapprochement constitue une transformation profonde, alors que les autorités publiques affirment vouloir donner accès aux soins hospitaliers à tous les groupes de la société et dans l’ensemble du Québec. Toutefois, si l’hôpital public devient plus accessible physiquement, il demeure bien éloigné des capacités de paiement d’une bonne partie de la population. Après bien des débats, ce problème sera résolu en 1961 par l’implantation de l’assurance hospitalisation d’État.
Remerciements
NOTES
RÉVISION LINGUISTIQUE Solange Deschênes
CARTOGRAPHIE Renée Sénéchal-Huot
DESIGN GRAPHIQUE Émilie Lapierre Pintal
GUÉRARD, François (2014). La ville et l’hôpital. Québec: Centre interuniversitaire d'études québécoises (coll. «Atlas historique du Québec» - Le fait urbain). [En ligne]: https://atlas.cieq.ca/le-fait-urbain/la-ville-et-l-hopital.html (consulté le 25 mai 2026).
Pavillon Charles-De Koninck
1030, avenue des Sciences-Humaines, Local 1211
Québec (Qc) G1V 0A6
coordination@cieq.ulaval.ca
Pavillon Ringuet
3351, boulevard des Forges, C.P. 500
Trois-Rivières (Québec) G9A 5H7
cieq@uqtr.ca